Das aktuelle Risiko bei der Vorsorge

Die schlechte Qualität bei der Früherkennung Gebärmutterhalskrebs wird bestätig durch das Robert-Koch-Institut (RKI-Daten zu Gebärmutterhalskrebs in Deutschland mit Neuerkrankungen und Sterbedaten) sowie durch die aktuellen Daten von 2020 aus d er Dysplasiesprechstunde einer großen Berliner Klinik.
Wie ist die Situation in Deutschland bezüglich Gebärmutterhalskrebs?
Gebärmutterhalskrebs ist dank der Früherkennung bei der Vorsorge ein relativ seltener Tumor. Er befindet sich mit 9,3 neuerkrankten und 2,5 Todesfällen pro 100.000 Einwohnern an 9. Stelle der Inzidenz (Häufigkeit neu auftretender Krankheitsfälle) bösartiger Frauenleiden. Zugleich ist die Inzidenz der zervikalen Präkanzerosen (Gewebeveränderungen im Gebärmutterhals = Krebsvorstufen) ca. 100-fach höher. Die wissenschaftlichen Daten vom Robert Koch Institut (RKI) zeigen, dass nach der Diagnose einer Neuerkrankung an Gebärmutterhalskrebs in den nächsten 5 Jahren ca. 34 von 100 Frauen sterben.
Bis heute bejubeln Politiker und Funktionäre der Fachverbände die Einführung des Gebärmutterhalskrebs Screening (den Pap-Abstrich) als Erfolgsmodell, weil man nach der Einführung 1971 die vorhandenen schweren Krebsvorstufen leicht erkennen konnte. Dadurch sank die Zahl der an Gebärmutterhalskrebs erkrankten deutlich. Wo 1970 von 10.000 Frauen 40 eine Neuerkrankung hatten, waren es im Jahr 2000 nur noch 14. Allerdings nehmen die Neuerkrankungen seit ca. 2000 nicht mehr ab. Fachlich korrekt ausgedrückt bedeutet das, dass die Inzidenz stagnierte, und das bis heute.
Im internationalen Vergleich war die Inzidenz in Deutschland zwischen 1950 und 1995 signifikant höher als in anderen Ländern (beispielsweise Kanada, Schweden, Finnland, USA). Leider zeigt ein internationaler Vergleich der Inzidenz zwischen 2009 und 2010, dass sie in Deutschland noch immer zu hoch ist:
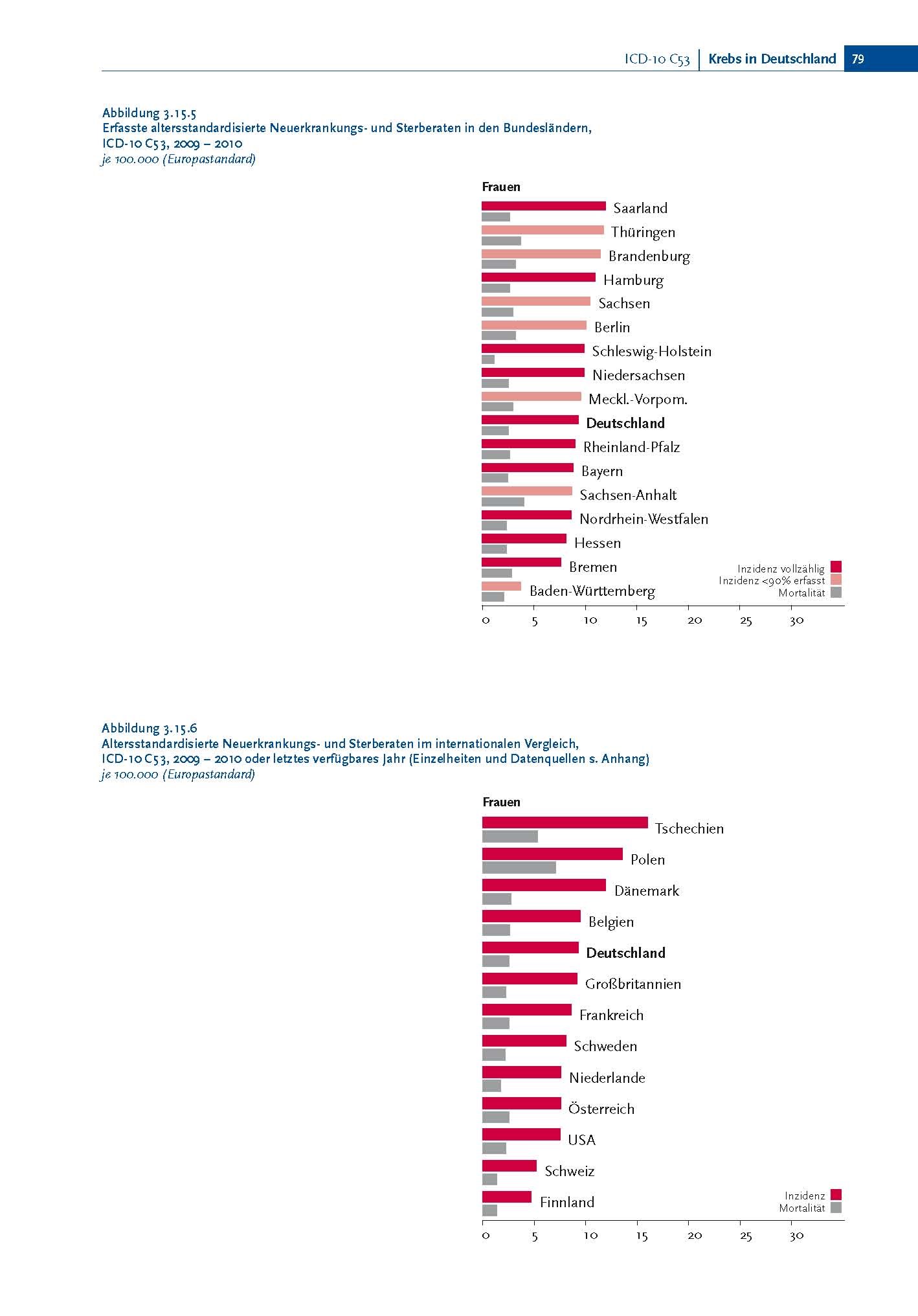
Altersstandardisierte Neuerkrankungs- und Sterberaten im internationalen Vergleich, ICD-10 C53, 2009 – 2010 oder letztes verfügbares Jahr je 100.000 (Europastandard)
Der AOK-Bundesverband stellte nach Auswertung von RKI-Daten (Robert-Koch-Institut) fest, dass eine von 120 Frauen im Laufe ihres Lebens an Gebärmutterhalskrebs erkrankt und eine von 350 Frauen daran stirbt.
Gründe für die hohe Rate der an Gebärmutterhalskrebs erkrankten
Die hohe Rate könnte zwei Gründe haben: 1. Die Teilnehmerrate an der Krebsvorsorge ist zu gering und 2. Die Qualität der zytologischen Untersuchung (Untersuchung der Zellen) ist zu gering.
Geringe Teilnehmerrate: Laut einer Feststellung von 2007 nahmen nur ca. 56% der vorsorgeberechtigten Frauen jährlich an der Krebsfrüherkennung teil. Die geforderte kumulative (steigende) Teilnehmerrate in einem Zeitraum von 4 Jahren wurde folglich auf 80% angesetzt. 2012 wurde sie nahezu erreicht, aber trotzdem besteht eine Stagnation der Inzidenz. Anderen Studien zufolge ist eine noch stärkere Steigerung der Teilnehmerrate auf über 80% offenbar nicht oder nur sehr schwer zu realisieren. Daraus folgt, dass eine Erhöhung der Teilnehmerrate nicht zielführend scheint.
Geringe Qualität der zytologischen Untersuchung: Von den 4.600 erkrankten Frauen waren 56% nicht bei der Vorsorge. Durch die fehlende Untersuchung können natürlich keine Krebsvorstufen erkannt werden und so kann Krebs entstehen. Allerdings waren die übrigen 44% regelmäßig oder unregelmäßig bei der Vorsorge (alle 1 bis 5 Jahre) und bekamen dennoch die Diagnose Gebärmutterhalskrebs. Nichtsdestotrotz hat der Gemeinsame Bundesausschuss verbindlich festgelegt: Die Abstrichuntersuchung mittels konventioneller Zytologie ist zur Zeit der Goldstandard beim Zervixkarzinom-Screening. Damit ist diese Methode für Kassenpatienten bei der Krebsfrüherkennung verpflichtend. Er stellt jedoch in der Krebsfrüherkennungsrichtlinie (KFE-RL) fest: “Der Pap-Test übersieht Vorstufen und Tumore. Deshalb können sogar Frauen, die jährlich zur Vorsorge gehen, an Gebärmutterhalskrebs erkranken und sterben.“ Einzelne Studien belegen die niedrige Sensitivität (Sicherheit) der konventionellen Zytologie (Zelllehre) von nur 20-35% zur Erkennung der Gewebeveränderungen. Von 9 Auffälligkeiten bei 100 Abstrichen werden nur 2 erkannt und 7 bleiben unentdeckt. Das Fazit: Die Qualität ist zu gering!
Wie kommt es zu dem Risiko?
Dass die Qualität der Früherkennung Gebärmutterhalskrebs so gering ist, liegt an der angewendeten Abstrichmethode. Sowohl bei der Zellentnahme als auch bei der Zelluntersuchung sind Fehler nicht selten, da in der Zytologie jeder Befund Handarbeit ist und nicht von Maschinen übernommen werden kann. Es gibt jedoch auch bessere Methoden, die an ebendiesen Schwachstellen bei der Handarbeit ansetzen und dadurch das Risiko eines falschen Befundes deutlich senken. So werden Krebsvorstufen seltener übersehen und sie können frühzeitig schonend behandelt werden. Die logische Konsequenz: Krebs kann vermieden werden. Mehr Informationen zu den Hintergründen Ihres Risikos und Ihren Optionen finden Sie auf den folgenden Seiten.
Mehr erfahren:
WISSENSCHAFTLICHE UND GESETZLICHE DATEN:
Robert Koch Institut – Krebs in Deutschland 2009/2010, 9. Ausgabe 2013, Zentrum für Krebsregisterdaten
Robert Koch Institut – Zentrum für Krebsregisterdaten, Stand 13.12.2013
Ad. Zervixkarzinom Inzidenz u. Mortalität: Aktuelle Daten Gebärmutterhalskrebs (Zervixkarzinom) ICD-10 C53, (Robert Koch Institut – Zentrum für Krebsregisterdaten, Stand: 09.05.2014)
Ad. Zervi. Präkanzerosen: Jenaer Kolposkopiekurs am 30.04.2004. , A. Schneider, C. Scheungraber, J. Herrmann
Internetseite www.portale.aok.de/hpv-impfung/. Stand 01.10.2016.
Krebs in Deutschland 2009/2010. 9. Ausgabe. Berlin: Robert Koch-Institut (Hrsg) und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg) 2013.
Altersstandardisierte Erkrankungs- und Sterberaten, Zervix uteri (ICD-Nr. 180), Saarland 1971– 2011, je 100.000 (Europastandard), (Krebsregister Saarland, Stand 07.07.2014)
Robert Koch Institut – Zentrum für Krebsregisterdaten, Krebs in Dtschl. 2009/2010, Stand 2013
Cancer in Five Continents Vol.I-VII (International Agency for Research on Cancer (WHO))
Devesa et al. 1987. Cancer incidence and mortality trends among whites in the United States, 1947-84.
Journal of the National Cancer Institute 79: 701-70 (Daten für USA 1947-1950)
Krebsatlas der DDR, Nationales Krebsregister der DDR (Daten für 1961)
Marquardt, K., Broschewitz, U., Barten, M., 2007. Zervixkarzinom trotz Früherkennungsprogramm. Frauenarzt 48, 1086–1088.
Mund, Monika, 2012. Früherkennung Zervixkarzinom: Wird mit dem neuen Gesetz alles besser? Dtsch Arztebl 109 (50), A2513–A2514.
Menton, M., 2007. Das jährliche integrative gynäkologische Vorsorgemodell: Ein Vorbild für Europa oder ein deutsches Auslaufmodell?, Frauenarzt 48, 532-536.
Mund, Monika, 2012. Früherkennung Zervixkarzinom: Wird mit dem neuen Gesetz alles besser? Dtsch.Arztebl 109 (50), A2513–A2514.
Unterausschuss "Prävention" des Gemeinsamen Bundesausschusses über die Bewertung gemäß § 25 Abs.3 SGB V in Verbindung mit § 135 Abs. 1 SGB V der Früherkennung des Zervixkarzinoms Stand: 12.05.2007 – bis heute gültig.
Richtlinie des Gemeinsamen Bundesausschusses über die Früherkennung von Krebserkrankungen (Krebsfrüherkennungs-Richtlinie / KFE-RL) in der Fassung vom 18. Juni 2009, zuletzt geändert am 15. Oktober 2015, in Kraft getreten am 1. Juli 2016.
Fahey MT, Irwig L, Macaskill P. Meta-analysis of Pap test accuracy. Am J Epidemiol. 1995 Apr 1;141(7):680-9.
Cong X, Cox DD, Cantor SB. Bayesian meta-analysis of Papanicolaou smear accuracy. Gynecol Oncol. 2007 Oct;107(1 Suppl 1):S133-7..
Hajian-Tilaki K. Receiver Operating Characteristic (ROC) Curve Analysis for Medical Diagnostic Test Evaluation. Caspian J. Intern Med. 6. März.2013; 4 (2): 627-635.
Marquardt, K., Griesser, H., 2015. Befundverteilung in der Jahresstatistik. Frauenarzt 56, 108–110.
Klug, S.J., Neis, K.J., Harlfinger, W., Malter, A., König, J., Spieth, S., Brinkmann-Smetanay, F., Kommoss, F., Weyer, V., Ikenberg, H., 2013. A randomized trial comparing conventional cytology to liquid-based cytology and computer assistance. International Journal of Cancer 132, 2849–2857.







